24 июля 2012 года
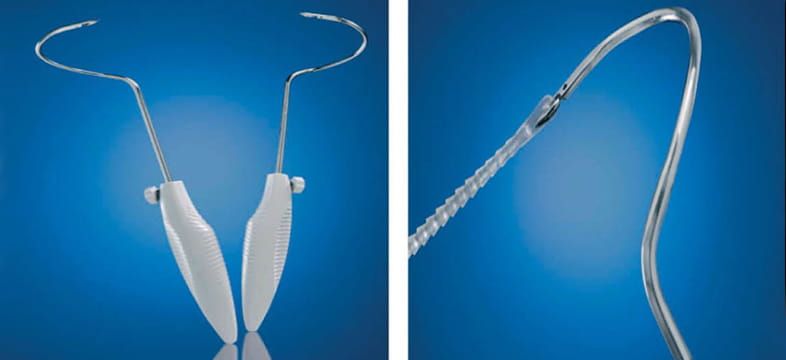
Регулируемый бульбоуретральный мужской слинг: опыт лечения мужского стрессового недержания мочи
Тип исследования – Терапия (исследование серии случаев).
Уровень доказательности: 4.
Цели
- Представить отчет по нашему опыту использования регулируемого бульбоуретрального слинга с апреля 2005 в лечении стрессового недержания мочи у мужчин (СНМ) после операции на простате.
- Оценить безопасность, эффективность регулируемого бульбоуретрального слинга Argus® (Promedon SA; Кордоба, Аргентина) и связанное со здоровьем качество жизни пациентов, которым был установлен Argus.
Пациенты и методы
С апреля 2005 по апрель 2009 101 мужчинам со СНМ от умеренного до тяжелого, возникшим в результате операции на простате, был имплантирован слинг Argus.
Рентгеноконтрастная система Argus включает толстую подушечку из кремнийорганического пенопласта для мягкой поддержки бульбозной уретры. Подушечка прикреплена к силиконовым столбцам, которые после их проведения при помощи игл из промежности к абдоминальной стенке, регулируются при помощи силиконовых колец-прокладок для поддержания желаемой позиции.
В период между операцией на простате и установкой слинга Argus, большинство пациентов (74.3%) были подвергнуты различным процедурам лечения СНМ или патологий шейки мочевого пузыря: 22 прошли вторичную лучевую терапию после операции (19 после позадилонной радикальной простатэктомии [РП], один после перинеальной РП и двое после трансуретральной резекции простаты).
Все пациенты до и после установки слинга проходили обследование при помощи 20-минутного теста с прокладками, оценивались по шкале качества жизни при недержании мочи (I-QoL), проходили исследование цистоскопии и урофлоуметрии.
Исследование проводилось в форме ретроспективного лонгитудинального исследования.
Результаты
- Средний (диапазон) период наблюдения составил 2.1 (0.1–4.5) года. Средняя (диапазон) продолжительность слинговой операции была 49 (28–105) мин.
- Регулировка потребовалась в 39 случаях (38.6%), либо ослабление (10/101; 9.9%), либо подтяжка (29/101; 28.7%) в среднем через 104.3 (14–910) дней после первоначальной имплантации.
- Удаление слинга потребовалось 16 пациентам из 101 (15.8%) в среднем через 371.1 (20–1260) дня после имплантации в связи с эрозией уретры или инфекцией. Однако шестеро из 16 пациентов были среди первых 22 пациентов и возможно представляют «кривую обучения». В целом 13 из этих пациентов после успешно вылечили (семерых при помощи искусственного сфинктера мочевого пузыря, пятерых повторной имплантацией слинга). Четверо пациентов были потеряны для наблюдения.
- После медианного (среднего) периода наблюдения в 2.2 (2.1) года, 80/101 (79.2%) пациентов были оценены как «сухие», показатель по тесту с прокладками был равен 0–1 г (70 пациентов, 0 г; 10 пациентов, 1 г). Баллы по шкале I-QoL улучшились со среднего значения в 28.8 (14.5–61.8) до 63.2 (16.4–115) после установки слинга.
- И результаты 20-минутного теста с прокладками, и ответы по шкале I-QoL значительно улучшились по сравнению с базовым значением (P<0.001).
Заключение
Мы считаем, что бульбоуретральная слинговая система для мужчин Argus является отличной терапией первой или второй линии СНМ у мужчин, от умеренного до тяжелого, даже после внешней лучевой терапии.
Ключевые слова
- радикальная простатэктомия
- недержание мочи у мужчин
- стрессовое недержание мочи
- регулируемый мужской слинг
Введение
Оцениваемый уровень стрессового недержания мочи (СНМ) после операций на простате сильно варьируется от 3% до 60% мужчин [1–3].
Несмотря на то, что СНМ редко возникает после ТУРП, открытой простатэктомии и даже радикальной простатэктомии (РП), тем не менее, операции могут оказать разрушительное воздействие на качество жизни, связанное со здоровьем, после операции. Современные хирургические методы лечения СНМ у мужчин включают искусственный сфинктер мочевого пузыря (искусственный сфинктер, AMS 800®; American Medical Systems, США) как предлагаемый «золотой тандарт» лечения СНМ, возникшего в результате простатэктоми [4–6], минимально инвазивные регулируемые баллоны ProACT® (Uromedica, Плимут, Миннесота, США) [7] и регулируемый слинг (Neomedic International, Барселона, Испания). Объемообразующие препараты и слинги, крепящиеся к кости, также считаются минимально инвазивными методиками лечения СНМ после постпростатэктомии, хотя ни одна из методик не позволяет в дальнейшем регулировки [8]. В 2007 г. Rehder и Gozzi [9,10] опубликовали первые отчеты с краткосрочными данными наблюдений по слинговой трансобтураторной системе AdVance® (American Medical Systems, Миннетонка, Миннесота, США), назначение которой - восстановить дооперационное анатомическое положение внешнего сфинктера.
Пациенты и методы
С апреля 2005 по апрель 2009 101 пациенту средним возрастом (диапазон) 69.6 (51–84) лет с умеренным (2 прокладки в день) и до тяжелого СНМ (>2 прокладок в день) был имплантирован слинг Argus® (Promedon SA; Кордоба, Аргентина) (Рис. 1) в нашем отделении; однако, ни одному из пациентов с низкой степенью тяжести СНМ в нашей клинике слинг Аргус установлен не был. Из этих 101 пациента, у 87 (86.1%) недержание возникло после РП (ретролобковая РП, перинеальная РП, эндоскопическая РП), у 13 (12.9%) - после операции по лечению доброкачественной гиперплазии простаты (у 10 пациентов - после ТУРП, у трех – после открытой операции на простате) и у одного (1%) недержание возникло после прохождения курса лучевой терапии первой линии при лечении рака простаты. В целом 22 пациента (21.8%) до имплантации слинга Argus прошли лучевую терапию тазового дна после операций РП или ТУРП, один из них, как отмечено выше, после лучевой терапии первой линии. В целом 30 пациентам (29.7%) потребовалось рассечение шейки мочевого пузыря или внутренняя уретротомия после первоначальной РП в связи с контрактурой шейки пузыря или стриктурой уретры. В общем, с момента РП и до установки слинга Argus большинство пациентов (74.3%) подверглись различным процедурам в связи СНМ или патологиями шейки мочевого пузыря (Таблица 1). Все пациенты прошли обследование до и после имплантации слинга при помощи 20-минутного теста с прокладками и оценивались по шкалированному опроснику качества жизни при недержании мочи (I-QoL) [11], а также прошли исследование цистоскопии и урофлоуметрии.
Таблица 1
Причины СНМ и характеристики предыдущих операций 101 пациентов, которым был имплантирован слинг
| Фактор | N (%) |
| Операция на простате или внешняя лучевая терапия, ведущая к СНМ | |
| Ретролобковая РП | 73 (72.3) |
| Перинеальная РП | 7 (6.9) |
| Эндоскопическая РП | 7 (6.9) |
| Открытая операция на простате по доброкачественной гиперплазии предстательной железы | 3 (3) |
| ТУРП | 10 (9.9) |
| Лучевая терапия первой линии | 1 (1) |
| Лучевая терапия | |
| Лучевая терапия второй линии | 22 (21.8) |
| Операция до имплантации Argus | |
| Рассечение шейки мочевого пузыря или внутренняя уретротомия | 30 (29.7) |
| Объемообразующие препараты | 11 (10.9) |
| ProACT® | 27 (26.7) |
| AUS | 2 (2) |
| Invance® | 2 (2) |
| Remeex® | 1 (1) |
| Argus® | 2 (2) |
Техника операции
Впервые техника операции была описана Romano et al. [12] в 2006 г. Под спинальной или общей анестезией трансуретрально вводится катетер Фолея размером 12 F, пациент находится в положении для стандартной ТУРП. Делается 7-см разрез кожи по срединной линии промежности для того, чтобы раскрыть и подготовить заднюю часть уретры. Четко определяют ножки кавернозного тела, одновременно обращая внимание на то, чтобы центральная жила и луковично-губчатая мышца промежности не были затронуты (Рис. 2). В надлобковой области делается поперечный разрез, чтобы раскрыть ректоабдоминальную фасцию. Проводную иглу направляют между уретрой и кавернозным телом. В тазовом дне делается разрез, иглу проталкивают ведущей рукой, второй рукой контролируя глубину входа. Иглу направляют примерно на 2–3 см в сторону и затем вверх, проводят к надлобковому разрезу, обращая внимание на то, чтобы она была в тесном контакте с задней поверхностью лобковой кости.
Та же процедура выполняется с левой стороны. Ручки игл двигаются снизу вверх (Рис. 3). Затем столбцы закрепляют к концам игл и продвигают к надлобковому разрезу (Рис. 4), и слинг проводится и устанавливается так, чтобы точно соответствовать задней части уретры (Рис. 5). Наличие чистой мочи и исследование цистоскопии подтверждают, что уретра и мочевой пузырь не были повреждены. Затем размещают кольца-прокладки, располагая их над ректоабдоминальной фасцией (Рис. 6). Для установки ретроградного давления точки утечки (РДТУ) [13] используется цистоскопическая канюля. Слинг Argus постепенно регулируется путем натяжения силиконовых столбцов через кольца до достижения РДТУ в диапазоне 20–48 cmH2O (Рис. 7), затем перинеальный разрез ушивается.
Перед тем как произвести ушивание надлобкового разреза, концы ручек перекрещивают друг с другом и фиксируют нерассасывающейся нитью, чтобы облегчить послеоперационную регулировку, если она понадобится. Катетер Фолея обычно размещается на 2 дня.
Результаты
Слинг был размещен при среднем (диапазон) РДТУ, равном 37 (20–48) cmH2O. Средняя (диапазон) продолжительность операции составила 49.4 (28–105) мин.
Полученные данные представляют результаты, показанные в ходе последнего проверочного визита каждого пациента. Медианный (средний; диапазон) период проверки составил 2.2 (2.1; 0.1–4.5) лет. СНМ снизилось после имплантации слинга, показав при 20-минутном тесте с прокладками снижение потери мочи со среднего (диапазон) значения в 30.9 (1–117) гр. до 2.2 (0–90) гр. после установки слинга (P<0.001). После медианного наблюдения, равного 2.2 годам, 80/101 (79.2%) пациентов были оценены как «сухие» с результатом по тесту с прокладками 0–1 гр (70 пациентов, 0 гр.; 10 пациентов, 1 гр.). Балл по шкале I-QoL вырос с начального среднего значения (диапазон) в 28.8 (14.5–61.8) до 63.2 (16.4–115) баллов (P<0.001).
Регулировка потребовалась в 39 случаях (38.6%) в среднем после 104.3 дней: 10/101 пациенту (9.9%) потребовалось ослабление под общей анестезией, 29/101 пациентам (28.7%) потребовалась подтяжка под местной анестезией.
Дополнительная регулировка натяжения слинга была выполнена семи пациентам (6.9%). Регулировка положения столбцов и колец в третий раз потребовалась трем пациентам (3%) в связи со сдвигом колец или тем, что столбцы разорвались в среднем через 313 дней. Одному пациенту потребовалась регулировка в четвертый раз через 760 дней (подтяжка через 5, 7, 670 и 760 дней). За все проведенные операции произошло пять перфораций мочевого пузыря (5%). В этих случаях, аналогично классической имплантации не создающей натяжения вагинальной ленты, иглы были просто репозиционированы и был размещен катетер Фолея на 4 дня. Одна первичная перинеальная инфекция лечилась традиционными методами. В целом у 16 пациентов (15.8%) возникли осложнения, потребовавшие удаления системы в связи с эрозией уретры (13) или инфекцией (пять случаев, в двух из которых возникла и эрозия, и инфекция) в среднем (диапазон) через 371.1 (20–1260) дней. Однако шестеро из этих 16 пациентов были в числе первых 22 прооперированных и возможно представляют собой «кривую обучения». В следующих 79 случаях, потребовалось девять удалений слинга (11.4%). В целом 15 пациентов (14.9%) испытывали преходящий дискомфорт в промежности или умеренную боль, которые были устранены как максимум через 3 недели применением нестероидных противовоспалительных средств.
Анализ подгрупп
Учетная группа пациентов
Так как настоящая когорта включала большое число ранее оперированных и/или подвергавшихся лучевой терапии пациентов, которым были имплантированы другие системы для лечения СНМ до установки слинга Argus, мы исследовали подгруппу «учетных пациентов» (32 пациента), которые отбирались по следующим критериям:
- >1 года наблюдений
- не подвергались внешней лучевой терапии (ВЛТ)
- отсутствие ранее операций по лечению СНМ за исключением внутренней уретротомии
- СНМ только в результате РП (25) или ТУРП (семь).
Медианный (средний) период последующего наблюдения в данной подгруппе составил 2.3 (2.3) года. По 20-минутному тесту с прокладками показатель снизился со среднего значения (диапазон) в 31.5 (5–117) гр. до 0.9 (0–10) гр. после установки слинга. В целом 87.5% пациентов подгруппы были оценены как «сухие» во время последней проверки. В данной группе возникло только две эрозии уретры и три инфекции. При этом в четырех случаях (12.5%) потребовалось удаление слинга. Балл по опроснику I-QoL в данной подгруппе вырос до среднего значения в 58.3 баллов со среднего показателя в 29.7 баллов до операции. Разделение больных на пациентов после ТУРП и пациентов после РП показало статистически достоверную разницу по показателям 20-минутного теста с прокладками, проценту эрозий, инфекции и по опроснику I-QoL.
Подгруппа ВЛТ
У пациентов этой подгруппы недержание возникло в результате РП (20 пациентов) или ТУРП (двое), и только двум пациентам до установки слинга Argus имплантировалась другая система (одному - ProACT и одному - InVance®; American Medical Systems, США). Медианный (средний) период наблюдения в данной группе составил 1.5 (1.8) лет. Из этих 22 пациентов, которые прошли курс лучевой терапии перед имплантацией слинга, было отмечено только две эрозии и одна инфекция. В двух случаях потребовалось удаление слинга, слинг был удален через 22 и 430 дней после имплантации.
Оставшиеся 20 пациентов были оценены как «сухие» при последней проверке.
Контрольный анализ
Сравнение пациентов всей когорты с более коротким периодом наблюдения в 1–2 года (23 пациента; медианный период наблюдения равен 1.6 годам, средний - 1.5) и пациентов с периодом наблюдения в 2–3 года (21 пациент, медианный и средний период наблюдения - 2.5 года) показало одинаковые результаты по 20-минутному тесту с прокладками, проценту эрозий и по опроснику I-QoL, как показано на Рис. 8.
Дифференциация РДТУ
Так как изначально мы стремились достичь натяжения слинга до давления 45 cmH2O, а позже приняли РДТУ средним значением 37 cmH2O, мы разбили нашу общую когорту на две группы по РДТУ: одна группа с интраоперативным РДТУ >40 cmH2O и другая с РДТУ <40 cmH2O. Последующее наблюдение группы с более высоким РДТУ не было значительно более продолжительным со средним периодом в 3.2 года, средний период наблюдения в группе с принятым сейчас РДТУ составил 2 года. Более высокое интраоперативное РДТУ (>40 cmH2O) ведет к чуть лучшим результатам по послеоперационному тесту с прокладками со средним показателем 0.6 гр. по сравнению со средним показателем 3.4 гр. в группе с РДТУ <40 cmH2O; однако, процент эрозий составил 33% (21 пациент) в противоположность 5.1% (59) во второй группе.
Удаление слинга
В 16 случаях, когда потребовалось удаление слинга в связи эрозией уретры (13), инфекцией (три) или их одновременным возникновением (два), эти осложнения лечились при помощи имплантации искусственного сфинктера (шесть AMS 800, один Flow Secure®, Sterilin Ltd, Aberbargoed, Bargoed, UK) в семи случаях или повторной имплантацией слинга Argus позже после полного заживания эрозии в пяти случаях. Так как силиконовый слинг Argus может быть полностью удален для возможности заживления уретры, повторные операции не были чрезмерно сложными. Четыре пациента из 16 были потеряны для наблюдения. Фактически все пациенты, которым слинг был удален, в конце концов были успешно вылечены, за исключением потерянных для наблюдения.
Обсуждение
В противоположность женским слингам, которые устанавливаются в качестве поддержки без натяжения под среднюю часть уретры, слинги для мужчин должны создавать небольшое постоянное сопротивление уретры для достижения удержания мочи. Во избежание чрезмерной коррекции и обструкции и для предоставления слингу возможности приспособиться к развивающимся функциональным или анатомическим изменениям пациента, более предпочтительными являются регулируемые системы. В течение длительного времени искусственный сфинктер мочевого пузыря считался «золотым стандартом» лечения СНМ у мужчин.
При применении искусственного сфинктера отмечали высокую степень удержания мочи и удовлетворенность пациентов; однако, требуется до 30% корректирующих операций, которые рассматриваются как «операции по регулировке» [14–16]. Компрессия бульбозной уретры в целях обеспечения удержания мочи была впервые предложена Marshall и соавт. [14] в 1946; они предположили, что при компрессии и поднятии области промежности, можно обеспечить поддержку сфинктера, таким образом, улучшив его функционирование. Ранее очень мало статей было посвящено применению операций с бульбоуретральным слингом, при которых слинг перемещается к брюшной полости при помощи игл [15–18], пока Schaeffer и соавт. [19] в 1998 г. не опубликовали исследование серии операций 64 пациентов. Авторы отметили выздоровление/улучшение в 64% случаев (0–2 прокладки в день) после медианного периода наблюдения в 18.1 месяцев и успешность в 75% после того, как были выполнены операции по регулировке в 27% случаев. Однако долгосрочные результаты были менее удовлетворительными: 24 пациента (42%) вылечены, 17 (30%) используют 1–2 прокладки в день и 16 пациентам (28%) требуется ≥2 прокладок в день после среднего периода наблюдения в 48 месяцев.
После отчета Schaeffer и соавт. [19] другие центры посчитали операции с бульбоуретральным слингом реальным альтернативным методом лечения СНМ после РП. Кроме того, слинг гораздо менее дорогой, чем искусственный сфинктер. Как следствие, на рынке появились разнообразные слинги для лечения СНМ после простатэктомии, которые изготавливались из различных синтетических и аутологических материалов [20]. Позже Madjar и соавт. [24] в 2001 г., а в последующем Comiter [25], была применена новая методика, основанная на концепции, первоначально предложенной Kaufman и соавт. (1970) [21–23], когда компрессия бульбозной уретры происходит в области промежности без перемещения в брюшную полость. Данная методика использовала костные фиксаторы для фиксации полипропиленовой сетки для компрессии уретры и показала очень обнадеживающие результаты в краткосрочной перспективе с 90% выздоровлением /улучшением после среднего периода наблюдения в 12 месяцев.
Впоследствии Castle и соавт. [8] опубликовали свой среднесрочный опыт по 38 пациентам, которых лечили при помощи закрепляемого к костям слинга Invance, со средним периодом наблюдения в 18 месяцев и уровнем успеха (который определялся как не более 1 прокладки в день) только 39.5%. Успешность Invance по-видимому зависит от степени недержания до операции, а также от продолжительности периода наблюдения. Rehder и Gozzi [9,10] представили трансобтураторный слинг Advance в 2007 г. как новую не создающую обструкцию ленту для лечения СНМ после радикальной простатэктомии.
Первая серия исследований включала 20 пациентов, и отмечалось, что 40% пациентов были вылечены и у 30% отмечено улучшение.
Однако их период наблюдения составил только 6 недель. Недавно Gozzi и соавт. [26] опубликовали дальнейший отчет по слингу Advance в серии исследований 67 пациентов с периодом наблюдения в 3 месяца. Процент вылеченных составил 52% с последующим улучшением у 38%. Процент повторных операций в этом исследовании составил 11%.
Настоящие результаты по 101 пациенту после медианного периода наблюдения в 2.2 года многообещающие, несмотря на сложность случаев, когда для 33.7% пациентов предыдущая имплантация других систем для лечения СНМ оказалась неуспешной, и когда значительное число пациентов подверглось дополнительным процедурам, т.е. лучевой терапии (21.8%), повторным рассечениям шейки мочевого пузыря или внутренней уретротомии (29.7%), что только больше осложняет работу по достижению удовлетворительного результата после любого лечения СНМ (Таблица 1). Несмотря на сложности, слинг Argus позволил достичь высокого процента удержания мочи (79.2% пациентов «сухие», показатель по тесту с прокладками 0–1 гр.) с относительно низкой степенью осложнений (15.8% удалений системы). Как показано при сравнении различных периодов наблюдения, результат слинга Argus выглядит долгосрочным. Тем не менее, для пациентов, которые ранее не подвергались с неудачным результатом другим оперативным методам лечения СНМ, результаты могут быть лучше. Фактически наша кривая обучения представлена первыми 22 операциями, где накопленный опыт установил подходящую начальную степень натяжения на основе соответствующего интраоперативного регулирования РДТУ во время начальной имплантации.
Изначально мы стремились достичь натяжения слинга до 45 cmH2O. Однако ранее возникновение эрозий в первые 22 случая показало, что давление было слишком высоким. В настоящее время интраоперационно предпочитается РДТУ в среднем равное 37 cmH2O, что, как правило, на 10–15 cmH2O выше эталонного РДТУ, измеряемого изначально, до установки слинга.
Мы выяснили, что такое РДТУ предотвращает эрозию и облегчает процедуру регулировки. Эти цифры объясняются тем фактом, что большинство пациентов способны прерывать струю мочи при помощи соматического поперечнополосатого сфинктера, но при этом у них клиническое недержание мочи в связи с недостаточным давлением в покое, которое возникает в результате нарушения иннервации и функции гладких мышц, а также медленно сокращающейся части поперечнополосатого сфинктера. Такое небольшое увеличения сопротивления уретры (10–15 cmH2O) ведет к полному удержанию для большинства пациентов. Как выше показано, более высокое интраоперативное РДТУ ведет к чуть лучшим результатам в послеоперационном тесте с прокладками; однако, процент эрозий был выше в этой подгруппе. Относительно высокая частота повторных вмешательств в этой группе пациентов, возможно, в первую очередь определялась нашей «кривой обучения»; однако общая когорта не включала пациентов с легкой степенью СНМ, и 74.3% пациентов ранее подвергались операции до имплантации слинга Argus. Из 16 пациентов с эрозией уретры или инфекцией 12 лечили, как указано выше, при помощи искусственного сфинктера или повторной имплантацией слинга. Фактически эти операции не были сложными, так как подушечка из кремнийорганического пенопласта на слинге Argus может, даже после длительного времени, быть легко удалена, оставляя нормальную ткань.
В заключение, мужской слинг Argus, используемый для лечения СНМ после простатэктомии, является простой, понятной методикой. Он может применяться даже при лечении пациентов, подвергавшихся лучевой терапии и пациентов с тяжелым недержанием мочи. При необходимости мужской слинг Argus может быть отрегулирован под местной или общей анестезией в любой момент после имплантации. Мы считаем, что мужская слинговая система Argus является прекрасным альтернативным методом лечения первой и второй линии пациентов, которые ранее подвергались с неудовлетворительным результатом другим операциям по лечению от умеренного до тяжелого СНМ, возникшего в результате простатэктомии, и подходит пациентам, подвергавшимся лучевой терапии.
Конфликт интересов
Нет.
Ссылки
- Fowler FJ Jr, Barry MJ, Lu-Yao G, Roman A, Wasson J, Wennberg JE.
Patient-reported complications and follow-up treatment after radical prostatectomy. The National Medicare Experience: 1988–90 (Updated June 1993). Urology 1993; 42: 622–9 - Steiner MS, Morton RA, Walsh PC.
Impact of anatomical radical
prostatectomy on urinary incontinence. J Urol 1991; 145: 512–5 - Kao TC, Crues DF, Garner D et al.
Multicentre patient self-reporting questionnaire on impotence, incontinence and stricture after radical prostatectomy. J Urol 2000; 163: 858–64 - Tse V, Stone AR.
Incontinence after prostatectomy: the artificial sphincter. BJU Int 2003; 92: 886–9 - Schaeffer AJ.
Editorial: prostatectomy
incontinence. J Urol 2002; 167: 602 - Schaeffer AJ, Clemens CJ, Ferrari M, Stamey TA.
The male bulbourethral sling
procedure for post-radical prostatectomy incontinence. J Urol 1998; 159: 1510–5 - Hübner WA, Schlarp OM.
Treatment of incontinence after prostatectomy using a new minimally invasive device: adjustable continence therapy.
BJU Int 2005; 96: 587–94 - Castle EP, Andrews PE, Itano N, Novicki DE, Swanson SK, Ferrigni RG.
The male sling for post-prostatectomy incontinence: mean followup of 18 months.
J Urol 2005; 173: 1657–60 - Rehder P, Gozzi C.
Transobturator sling suspension for male urinary incontinence including post radical prostatectomy. Eur Urol
2007; 52: 860–6 - Rehder P, Gozzi C.
Re: surgical technique using AdVance sling placement in the treatment of post-prostatectomy urinary incontinence. Int Braz J Urol 2007; 33: 560–1 - Patrick DL, Martin ML, Bushnell DM, Yalcin I, Wagner TH, Buesching DP.
Quality of life of women with urinary incontinence: further development of the incontinence quality of life instrument (IQOL). Urology 1999; 53: 71–6 - Romano SV, Metrebian SE, Vaz F et al.
An adjustable male sling for treating urinary incontinence after prostatectomy: a phase III multicentre trial. BJU Int 2006; 97: 533–9 - Comiter CV, Sullivan MP, Yalla SV.
Correlation among maximal urethral closure pressure, retrograde leak point pressure, and abdominal leak point
pressure in men with postprostatectomy
stress incontinence. Urology
2003; 62: 75–8 - Marshall V, Pollack R, Miller CH.
Observation on urinary dysfunction after excision of the rectum. J Urol 1946; 55: 409–16 - Raz S, McGuire EJ, Ehrlich RM et al.
Fascial sling to correct male neurogenic sphincter incompetence: the McGuire/Raz approach. J Urol 1988; 139: 528–31 - Mizuo T, Tanizawa A, Yamada T, Ando M, Oshima H.
Sling operation for male
stress incontinence by utilizing modified Stamey technique. - Urology 1992; 39: 211–4 Stamey T.
Perineal compression of
the corpus spongiosum of the bulbar urethra. An operation for post radical prostatectomy incontinence. J Urol 1994; 151: A90 - Shoukry MS, el-Salmy S. Urethral needle suspension for male urinary incontinence. Scand J Urol Nephrol 1997; 31: 267–70 19. Schaeffer AJ, Clemens CJ, Ferrari M, Stamey TA. The male bulbourethral sling procedure for post-radical prostatectomy incontinence.
J Urol
- 1998;
159
- : 1510–5
- Abrams P, Cardozo L, Khoury S, Wein A Incontinence: management. In 3rd International Consultation on
Incontinence 2004; 2: 1252 - Kaufman JJ.
A new operation for male
incontinence. Surg Gynecol Obstet 1970; 131: 295–9 - Kaufman JJ.
Surgical treatment of postprostatectomy incontinence: use of the
penile crura to compress the bulbous urethra. J Urol 1972; 107: 293–7 - Kaufman JJ.
Treatment of postprostatectomy incontinence: using silicone gel prosthesis. Br J Urol 1973; 45: 646–53 - Madjar S, Jacoby K, Giberti C et al.
Bone anchored sling for the treatment of postprostatectomy incontinence. J Urol 2001; 165: 72–6 - Comiter CV.
The male sling for stress
urinary incontinence: a prospective study. J Urol 2002; 167: 597–601 - Gozzi C, Becker AJ, Bauer R, Bastian PJ.
Early results of transobturator sling suspension for male urinary incontinence
following radical prostatectomy. Eur Urol 2008; 54: 960–1
Correspondence: Primarius University Doz. Dr Wilhelm A. Hübner, Department of Urology and Andrology, Clinic Korneuburg,
Austria.
e-mail: w.huebner@yahoo.com
Abbreviations: SUI, stress urinary
incontinence; RP, radical prostatectomy; AUS, artificial urinary sphincter; RLPP, retrograde leak-point pressure; EBRT, external beam radiotherapy.
Подпишитесь на нашу рассылку о новинках и акциях

Спасибо за подписку!
Наши менеджеры свяжутся с вами в течение дня
